Country / Location Selection
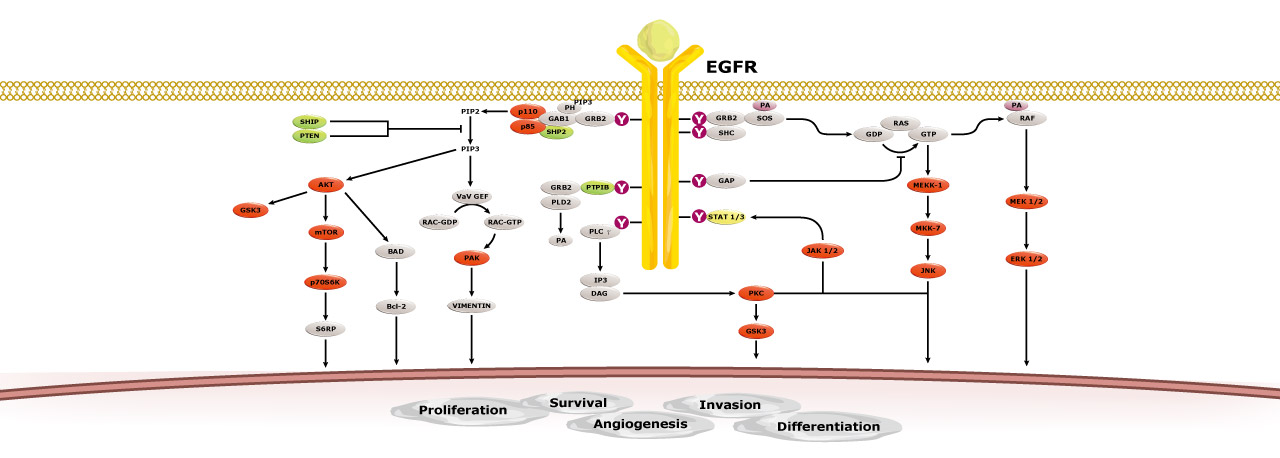 |
表皮生长因子受体 (Epidermal growth factor receptor, EGFR),又称为ERBB1或HER1,与ERBB2/HER2、ERBB3/HER3和ERBB4/HER4同样属于ERBB酪氨酸激酶(ERBB Receptor tyrosine kinase, ERBB RTK)家族(ref 1)。与同为RTK的家族成员类似,EGFR由胞外能与配体结合的结构域(Ligand-binding domain)、穿越细胞膜的螺旋结构域(Transmembrane helix domain),以及胞内的近膜调控结构域(Juxtamembrane regulatory domain)、酪氨酸激酶结构域(Tyrosine kinase domain, TKD)与位于羧基端的尾巴(C-terminal tail)所组成(ref 2)。
当受到配体结合刺激时,EGFR受到诱发与其它EGFR形成同源二聚体(Homodimer),或是与其他家族成员形成的异源二聚体(Heterodimer),因此发生结构变化而促使胞内TKD进行自体磷酸化。磷酸化后的EGFR可以藉由与转接蛋白的作用激活下游复杂的信号转导通路,进而引发存活、增殖与生长等等细胞反应。这些主要信号转导通路包括: (1) RAS-RAF-MEK-ERK (MAPK/ERK)通路、(2)PI3K-Akt-mTOR通路、(3)PLC gamma-PKC,与(4)JAK-STAT通路。除此之外,EGFR也能透过协同作用的方式参与调控NF-kappa-B及GPCR等信号转导通路(ref 1-2)。
由于广泛参与了生长、移动、分化、代谢等各种细胞生理现象,RTK的家族成员一直是癌症研究的重要目标(ref 2)。下方以EGFR相关癌变为例,说明几种RTK不同的促癌激活机制:
(1) 功能增益突变 (Gain-of-function mutation): 这类突变主要发生于TKD的激酶活性环状结构(Kinase activation loop)或是ATP结合袋点(Binding pocket)的周围。EGFR的TKD由外显子18-24编码组成,其中促癌突变绝大部分位于由外显子18-21编码、邻近ATP结合袋点的区域,又以外显子19中的基因片段缺失(E746-A750del)以及外显子21中的L858R点突变为大宗(ref 2-5)。此二突变也是肺癌组织中最常见的EGFR突变,各占40%与45%,因此也被视为是肺癌的标志性突变,在治疗决策中扮演着关键的角色(ref 3-5) 。其他结构域的突变也可能使得EGFR在不需要配体的刺激之下便能自体磷酸化引发信号转导,进而使得细胞癌化,例如EGFR胞外结构域突变所引起的胶质母细胞瘤(ref 2)。
(2)过度表达与基因组扩增 (Overexpression and genomic amplification): 基因组扩增、转录转译增强、病毒感染或是相关调控机制错误等原因都有机会造成RTK的过度表达。局部RTK浓度的增加,不只过度增强信号转导,也稀释了负向调控机制或药物抑制的功效,这将使得细胞趋向癌化或肿瘤组织恶化,例如乳癌病例中经常发现的EGFR过度表达现象(ref 2)。
(3)染色体重排 (Chromosomal rearrangement): RTK相关的染色体重排造成的癌化,主要来自于形成全新含有TKD的融合促癌蛋白。融合的伴侣蛋白可以透过自身基因调控机制增强融合促癌蛋白的表达、提供多体化的结构域增强自体磷酸化的功效,以及决定胞内表达位置以影响信号转导方式或是形成新的信号转导通路等方式促使细胞癌化,例如肺癌病例中发现的EGFR-RAD51融合促癌蛋白(ref 2)。
(4)自体分泌激活 (Autocrine activation): 持续性的自体分泌激活也可能造成细胞过度增生或是肿瘤形成。TGF alpha与EGFR形成的自体分泌激活循环常见于肺癌、头颈癌、脑癌等癌症病例中(ref 2)。
除了上述与EGFR本身直接相关的的促癌激活机制之外,负向调控通路的失调或是其他家族成员透过协同作用的影响等等较为间接的机制也是研究癌症治疗方法不可缺失的一环(ref 1-3)。鉴于科技的进展,许多过去难以触及的部分,如Non-coding RNA或是肿瘤微环境在EGFR致癌机制所扮演的角色也逐渐明朗化(ref 2)。
GeneTex为推动信号通路与癌症研究发展,提供了多样化且经充分验证的抗体试剂清单,其中包含了最近加入能够准确检测EGFR特定突变位点L858R与E746-A750del的抗体。欲了解相关产品,请参考以下重点商品、相关文宣品或造访我们的网站www.genetex.com以获取更多信息。
|
|
|
|
|
Curr Top Med Chem. 2020;20(10):815-834. doi: 10.2174/1568026620666200303123102.
Mol Cancer. 2018 Feb 19;17(1):58. doi: 10.1186/s12943-018-0782-4.
Cancers (Basel). 2021 Jun 24;13(13):3164. doi: 10.3390/cancers13133164.
Oncogene. 2020 Mar;39(13):2643-2657. doi: 10.1038/s41388-020-1182-y. Epub 2020 Jan 30.
![EGFR (L858R Mutant) antibody [HL1022] (GTX635834) EGFR (L858R Mutant) antibody [HL1022] (GTX635834)](/upload/media/MarketingMaterial/Newsletter/2023/EGFR/landingPage_img_255x255_20230301_01.jpg)
![EGFR (E746-A750del) antibody [HL363] (GTX635716) EGFR (E746-A750del) antibody [HL363] (GTX635716)](/upload/media/MarketingMaterial/Newsletter/2023/EGFR/landingPage_img_255x255_20230301_02.jpg)
![EGFR antibody [GT133] (GTX628887) EGFR antibody [GT133] (GTX628887)](/upload/media/MarketingMaterial/Newsletter/2023/EGFR/landingPage_img_255x255_20230301_03.jpg)
![EGFR antibody [GT461] (GTX628888) EGFR antibody [GT461] (GTX628888)](/upload/media/MarketingMaterial/Newsletter/2023/EGFR/landingPage_img_255x255_20230301_04.jpg)